- TOP
- 脳血管内治療科
脳血管内治療科
- 2022年5月1日、「脳血管内治療センター」を廃止して、「脳血管内治療科」として、新たな診療科を開設しました。
- 脳血管内治療とは、カテーテルを用いて血管の中から脳内の血管病変を治療するもので、頭を切らない新しい手術です。もともと脳血管撮影という、脳の血管をカテーテルと造影剤を使って撮影する検査から発展した手術法です。
- 従来の開頭法による手術では治療困難であった様々な疾患が、この新しい方法によって治療可能となってきました。脳血管内治療は、日本脳神経血管内治療学会で認定された専門医(指導医)によって行われます。
- 当院には5名の専門医(指導医1名)が在籍して、24時間365日体制で治療を担当します。また当院は、2009年4月より日本脳神経血管内治療学会認定の研修施設として、専門医資格を取得するための多くの医師(脳神経内科医・脳神経外科医)の研修を行っています。
- 当院では、24時間365日体制で、脳血管内治療(特に急性期脳梗塞に対する血栓回収療法)が施行できるように、体制を整えています。そのため、脳血管内治療科(脳血管内治療センター)の医師は、医療関係者間コミュニケーションアプリ(JOIN)を用いて、リアルタイムに情報を共有し、緊急治療に備えています。
スタッフ
| 氏名 | 職位 | 専門医 |
|---|---|---|
| 植田 敏浩 | センター長 副院長 |
日本脳神経血管内治療学会指導医・専門医 日本脳神経外科学会専門医 日本脳卒中学会専門医 |
| 吉江 智秀 | 副センター長 講師 |
日本脳神経血管内治療学会専門医 日本脳卒中学会専門医 日本内科学会認定医 |
| 臼杵 乃里子 | 助教 | 日本神経学会専門医 日本脳卒中学会専門医 日本内科学会認定医・総合内科専門医 日本脳神経血管内治療学会専門医 |
| 高石 智 | 助教 | 日本神経学会専門医 日本脳卒中学会専門医 日本内科学会認定医・総合内科専門医 日本脳神経血管内治療学会専門医 |
| 辰野 健太郎 | 助教 | 日本神経学会専門医 日本内科学会認定医 |
| 大坪 治喜 | 助教 | 日本内科学会認定医 日本脳卒中学会専門医 |
| 徳山 承明 | 日本脳神経血管内治療学会専門医 日本神経学会専門医 日本内科学会認定医 |
|
| 辰野 健太郎 | 脳血栓回収療法実施医 | |
| 大坪 治喜 | 日本神経学会専門医 脳血栓回収療法実施医 |
治療件数
2009年より2021年末までの治療件数を示します。
カテーテルによる脳血管撮影検査は4442例、脳血管内治療は2128件となりました。
| 術式 | 件数 |
|---|---|
| 脳血管撮影検査 | 4442 |
| 脳血管内治療:総数 | 2128 |
| 急性期脳梗塞に対する脳血栓回収療法 | 542 |
| 頸動脈ステント留置術 | 607 |
| 頭蓋内動脈拡張術(ステント留置術) | 211 |
| 頭蓋外動脈拡張術(ステント留置術) | 150 |
| 脳動脈瘤塞栓術 | 436 |
| 脳動静脈奇形・硬膜動静脈瘻塞栓術 | 75 |
| 脳血管攣縮治療 | 71 |
| その他の脳血管内治療 | 36 |
脳血管内治療の方法

- 通常最初に足の付け根か、肘の内側の動脈にシースと言われる短い管を入れ、その中を通してガイディングカテーテルと呼ばれる直径3mm程度の管を首の動脈(頸動脈や椎骨動脈)まで誘導します。さらにガイディングカテーテルの中にマイクロカテーテルと言われる先端の内径1mm以下の非常に細い管を脳の病変部に到達させて治療を行います。
- 異常な血管や脳動脈瘤は金属コイルを用いて閉塞させます。血管を拡張させる場合は、拡張用の風船の付いたカテーテルや、ステントと言われる金属製の筒を病変に通して血管を拡げます。
脳血管内治療の利点
- 一般的な開頭術による外科手術に比べ、頭部に切開の傷をつけることがなく、細菌などによる感染症も少なく、患者さまに加わる侵襲が少ないこと。
- 開頭手術での治療が困難な脳の中心部分でも、周辺の脳へ影響(障害)を与えずに到達が可能であること。
- 入院期間が短い。
- また全身麻酔で行われることも多いですが、局所麻酔でも可能であり、麻酔をかける事が危険な高齢者や、心臓や肺の悪い人などには非常に有用な方法です。
脳血管内治療の合併症
- この治療法の大きな合併症の一つとして、血管が血栓(血液の塊)により詰まってしまうことがあります。また病変部を直すために挿入する金属コイルや、カテーテルは人体にとって異物であり、その表面に血液が付着して血栓ができたり、もともと血管壁に付いていた血栓がカテーテルによって剥がれたりして、血管を閉塞させてしまうことがあります。これらによって脳梗塞が生じてしまうことがあります。
- 脳梗塞などの合併症が起きにくいように手術中はヘパリンという血液が固まらないようにする薬剤を使用しますが、逆にその薬のために、肘や足の付け根の血管を刺したところから出血したりすることもあります。
- また脳動脈瘤などの手術中に病変から出血した際、どうしても血管の中から出血がコントロールできないときは開頭術に切り替えなければならないことが有ります。
- 近年そういった手術中の合併症も含めた脳動脈瘤や頚部の血管狭窄症などに関して、従来の直接切開手術との比較研究の結果が発表されましたが、結果は血管内治療の従来との治療の間に差はなく有用な治療法であることが証明されました。
- これらの合併症以外に、造影剤や金属に対するアレルギーが問題となる場合もありますが、造影剤による重篤な合併症の発生率は0.04%程と言われています。
対象となる疾患と治療方法
さまざまな脳卒中(脳梗塞、脳出血、くも膜下出血)の発症原因となる血管病変が治療の対象となります。代表的な手術を以下に示します。
- 急性期再開通療法
・急性期脳梗塞に対する脳血栓回収療法 - 狭窄血管に対する拡張術
・頸動脈狭窄症に対するステント留置術
・頭蓋内動脈狭窄に対する経皮的血管拡張・ステント留置術
・鎖骨下動脈狭窄症に対するステント留置術
・脳血管れん縮血管に対する拡張術
・脳血管解離に対するステント留置術 - 塞栓術
・破裂脳動脈瘤(くも膜下出血)に対する塞栓術
・未破裂脳動脈瘤に対する塞栓術
・脳(脊髄)の動静脈奇形に対する塞栓術
・脳(脊髄)の動静脈瘻に対する塞栓術
・頸動脈・海綿静脈洞瘻に対する塞栓術
・脳腫瘍に対する栄養血管の塞栓術
各治療方法の解説
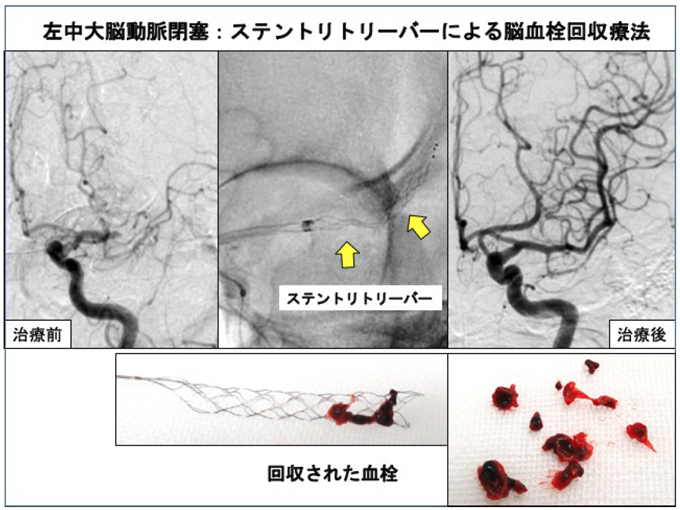
① 急性期脳梗塞に対する血栓回収療法
- 脳血管内治療とは、カテーテルを言う細い管を、足の付け根などの太い動脈から脳内にまで挿入して、詰まった血栓を血栓回収デバイス(ステントリトリーバー、血栓吸引カテーテル)を用いて回収し、閉塞した血管を再開通させようとする治療です。次のような条件を満たす方は、血栓回収治療を行うことが推奨されています。
1. 内頸動脈や中大脳動脈(M1部位)等の太い血管の閉塞これらの条件を満たす場合には、tPA静注治療単独の治療より、血栓回収治療を行った方が、明らかに治療成績がよいことが、6つの国際共同のランダム化比較試験(2015-16年)にて証明されました。その結果、本邦の脳卒中診療ガイドライン2015(2019年追補)でも、本治療を行うことが推奨されています(グレードA) 。
2. CTやMRIで脳梗塞の進行が軽微なこと
3. 発症から6時間以内に治療が開始できること

- 最終健常確認時刻から6時間を超えた脳主幹動脈閉塞では、神経徴候とCTやMRI検査に基づく治療適応判定を行い、 脳梗塞所見が軽微の場合や、脳血流が比較的保たれている場合には、脳血栓回収治療が有効な場合があります。最新の脳卒中治療ガイドラインでは、最終健常確認時刻から16時間以内(グレードA)、24時間以内(グレードB)に血栓回収療法を開始することが勧められています。
- 1分でも早く、できる限り早期に再開通させたほど、よくなる可能性は高くなります。治療開始の時間が遅くなるほど、再開通が得られても脳梗塞の進行を止められず、脳出血を生じる危険性が高くなります。
- 本治療によって80〜90%の血管が再開通できるようになり、3ヶ月後に自立した生活が得られる方は約40〜70%と報告されています。閉塞血管の部位や脳梗塞の重症度、また患者さんの年齢や合併症によって回復の程度は様々です。
- 脳血栓回収療法の方法
(1) ステントタイプの血栓回収カテーテル(ステントリトリーバー)による血栓回収
ワイアーの先端部に柔らかいステントを取り付けたもので、血栓を内部に取り込んで回収します。現在4種類のステントが使用可能です。ステントの径は2mmから6mmまで、長さは20mmから40mmまであります。

(2) 血栓回収吸引カテーテルによる血栓回収
柔らかく内腔の太い血栓吸引カテーテルを詰まった血管に挿入し、閉塞部位にある血栓を直接的に体外のポンプを用いて吸引します。ステントリトリーバーと組み合わせて用いるもこともあります。


(3) 血栓溶解剤の動脈内注入、ガイドワイヤーを用いた血栓破砕
柔らかく内腔の太い血栓吸引カテーテルを詰まった血管に挿入し、閉塞部位にある血栓を直接的に体外のポンプを用いて吸引します。ステントリトリーバーと組み合わせて用いるもこともあります。
(4) バルーンカテーテルやステントを用いた治療
堅い血栓や動脈硬化性の狭窄がある場合には、バルーンカテーテルを用いて閉塞血管を広げます。それでも効果がない場合には、金属性のステントを留置して、血管を再開通させます。また開通した血管に高度な狭窄が残存する場合にもステントを用いて血管を拡張させることもあります。 - 脳血栓回収療法の合併症
(1) 脳出血
この治療の最大の合併症は、すでに脳梗塞に陥った脳組織に再開通をさせることによって、“脳出血”を起こしてしまうことです。小さな出血なら症状の悪化はありませんが、大出血を起こせば半身麻痺などの重大な後遺症を残したり、生命に危険性が及ぶこともあります。(2) 脳梗塞の悪化(脳腫脹・脳浮腫)
再開通が得られても、脳梗塞がすでに進行していた時には、急激に脳が腫れて(脳腫脹)、障害が進行することもあります。その場合には、頭蓋骨を外して脳の圧を下げる手術が必要なこともあります。(3) 新たな脳梗塞の発生
カテーテルの操作中に、血管内壁に付着した動脈硬化性病変や血栓がはがれ、血流に乗って脳内の血管に流れて閉塞させ、新たな脳梗塞を生じることもあります。その結果、半身麻痺や言語障害などの重大な後遺症が残ったり、生命に危険が及ぶこともあります。(4) 血管損傷
カテーテルやガイドワイヤー、または血栓回収器材による血管の損傷(急性解離や血管破裂)により、重篤な脳内出血やくも膜下出血をおこす危険性があります。(5) その他
穿刺部位の血腫などの合併症、造影剤やその他の薬剤によるアレルギー反応、肝障害や腎障害など
② 脳動脈瘤に対するコイル塞栓術
脳内の血管に生じた脳動脈瘤は、急に破れるとくも膜下出血を生じて、「破裂脳動脈瘤」と呼ばれて緊急手術の対象となります。脳ドックなどで偶然見つかった脳動脈瘤は「未破裂脳動脈瘤」と呼ばれ、大きさや形状によって手術を選択される場合があります。いずれにしても手術方法は、開頭術(脳動脈瘤ネッククリッピング術)か、脳血管内治療(脳動脈瘤塞栓術)のどちらかになります。
脳動脈瘤塞栓術は、マイクロカテーテルを瘤内へ挿入して、柔らかいプラチナ製のコイルをできる限り密に詰めて、出血を生じさせないようにする手術です。様々な形、太さ、長さのコイルが各社から販売されており、脳動脈瘤の大きさや形状によって選択します。脳動脈瘤に挿入されたコイルは、電気的離脱、あるいは機械的離脱など様々な方法で離脱し留置されます。
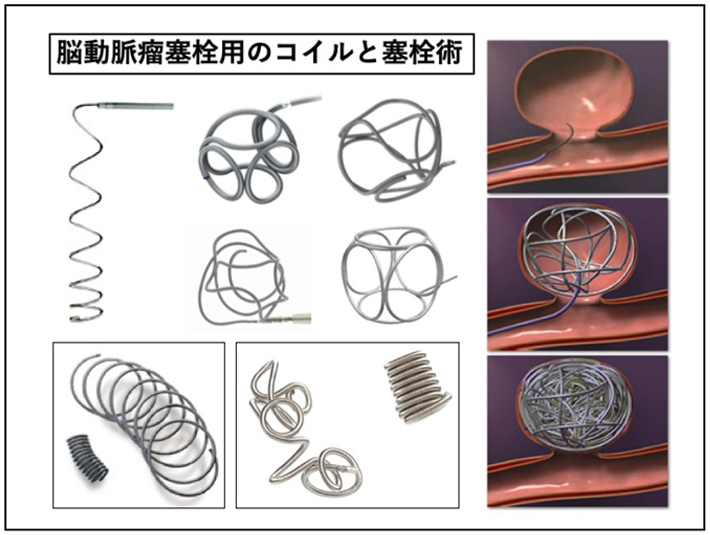
頚部が広い脳動脈瘤では、コイルが瘤内に安定せずに正常血管に逸脱してしまう恐れがあります。そのような場合には、バルーンカテーテルを挿入して一時的に拡張させながら、コイルを密に詰めて動脈瘤を閉塞させることがあります。

バルーンカテーテルを用いても十分な塞栓が困難な脳動脈瘤に対しては、ステントを用いて治療を行います。瘤外へコイルが逸脱しないように脳動脈瘤の生じた血管に柔らかいメッシュの金属製のコイルを留置します。

脳動脈瘤に対する塞栓術の実際
頚部の広い前交通動脈の脳動脈瘤に対して、ステントを1本用いて塞栓術を行いました。

頚部の広い前交通動脈の脳動脈瘤に対して、ステントを2本用いて塞栓術を行いました。

③ 頸動脈狭窄症に対するステント留置術
- 頸動脈狭窄症とは、動脈硬化の進行によって、頚動脈の分岐部に、血管壁の内膜に余分なコレステロールが染みこんで沈着し、粥腫(じゅくしゅ)というおかゆ状の固まりがどんどんたまって、血液が流れる通路が狭くなる病気です。
- 頚動脈狭窄症は、狭窄部分の血管壁に付着した血栓や粥状硬化片(プラークの破片)などがはがれて、脳内の血管へ流れて閉塞させることによって脳梗塞を発症します。また狭窄があるために、脳内へ十分な血流が確保できずに脳梗塞を起こすこともあります。
- 頚動脈ステント留置術は、局所麻酔下に大腿動脈から細いカテーテルを頚動脈に挿入し、“ステント”と呼ばれる金属性の網状の筒を狭窄部に留置する手術です。この治療は、内膜剥離術と比較して低侵襲であり、通常は全身麻酔の必要がないため高齢者やいろいろな合併症を持った方にも少ない負担で行うことができます。術後の安静期間や入院期間も短いのが特徴です。

- ステント留置術は、局所麻酔(稀に全身麻酔)下に、通常足の付け根(または腕)の血管から細い管(カテーテル)を挿入し、狭窄部位でステントを留置して血管を広げる治療です。頸動脈ステントは現在3種類が使用可能であり、病変の特徴によって使い分けます。血管を広げる時には、プラークのカスや血栓が脳内に流れていかないように、“遠位塞栓予防器材”として、フィルターやバルーンを用います。
- 実際には、まず先端に小さなフィルターの付いた細いワイヤーを狭窄部の先に通して、フィルターを開いて、小さなバルーンによる拡張、ステント留置、さらに必要に応じてやや大きいバルーンで拡張させます。その後、フィルターは回収専用のカテーテルにて閉じてから、回収します。
- フィルターが使えない場合や、プラークが柔らかくてカスが飛びやすい場合には、小さなバルーンを狭窄の先に置いて、血流を一時的に遮断した上でステント留置を行い、その後剥がれたカスを血液と一緒に回収します。血液内のカスがなくなったことを確認した後、血流を再開させて手術を終了します。

- 頸動脈ステント留置術の実際
治療前には、潰瘍を伴う高度狭窄を認めます。バルーンによる遠位塞栓予防の上で、ステント留置を行いました。ステントは血管壁に密着して拡がり、治療後には狭窄は改善されました。

- 頚動脈ステント留置術の合併症
・脳梗塞
カテーテル壁などに生じた血栓や、血管壁から遊離した粥状硬化片などのカスが脳内の血管につまって脳梗塞を起こすことがあります。脳梗塞の発生率は、重度の後遺症が約1-2%、軽度が約3-5%と報告されています。脳梗塞が起こると、その部位に応じたさまざまな神経症状(運動障害、感覚障害、言語障害、視機能障害、高次脳機能障害、意識障害)を生じ、重大な後遺症を残したり、生命に関わることもあります。
・脳出血(過灌流症候群)
血管の狭窄部位が急に拡張されることによって、脳内の血流が増えすぎて、頭痛やけいれん、さらに脳出血をきたすことがあります。これは頚動脈狭窄によって長い間血流低下が続いていた脳組織に一度に大量の血液が流れることによって起こる現象で、“過灌流症候群”と言われます。
・徐脈・血圧低下
頚動脈ではその根元にある血圧の受容器が、バルーンやステントで圧迫されると血管反射が起こって、一時的な徐脈や血圧低下を生じることがあります。
④ 頭蓋内動脈狭窄症に対する血管拡張術
- 頭蓋内脳血管の狭窄とは、動脈硬化性変化によって血管の内腔にコレステロールや脂肪あるいは血栓が溜まり、血管の内腔が狭くなって血液の流れが悪くなっている状態です。この狭窄部位で血管が閉塞したり、ここからコレステロールの断片や血栓が剥がれて末梢の血管を閉塞することによって脳梗塞を来たします。
- 脳梗塞の発症予防は、薬の内服による内科的治療が原則です。一方最近では、カテーテルを用いた脳血管内治療による脳血管拡張術も行われるようになってきました。
- 脳血管拡張術とは、動脈硬化のために細くなり血液の流れが悪くなった血管に対して、先端に風船のついたバルーンカテーテルを用いて、脳血管の狭窄部位を拡張させて脳への血液の流れをよくしようとする脳血管内治療の一つです。

- 最近では、ステント(Wingspan stent)と呼ばれる網目状の金属を留置する方法も行われます。ステントによって血管を内側から補強し、血管内膜の剥離や急性閉塞、あるいは治療後の再狭窄を防ぎます。通常は、バルーンカテーテルを用いて拡張術を行った後に、ステント留置を追加します。

- 当院は、頭蓋内脳動脈狭窄に対する血管拡張術およびステント留置術の施行数は全国でもトップクラスの経験を有します。
- 頭蓋内動脈狭窄症に対する血管拡張術の実際